İnsan papilloma virüsü
İnsan papilloma virüsü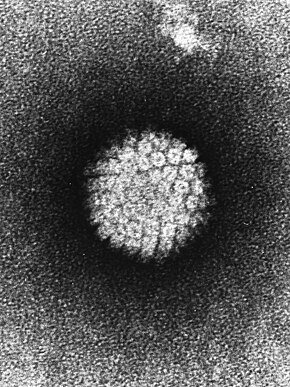 Bir elektron mikroskobu altında insan papilloma virüsü .
Bir elektron mikroskobu altında insan papilloma virüsü .
| Tür | Virüs |
|---|---|
| Grup | Grup I |
| Aile | papillomaviridae |
| Tür | Papilloma virüsü |
Türler:
- PVH-1, 2, 4, 7
- PVH-11
- PVH-31, 33, 35, 51, 52, 58
-
PVH-16, 18, 45, 46
- eksik yazar - , tarih belirtilecek
İnsan papilloma virüsü ( HPV ) ya da insan papilloma virüsü ( HPV , İngilizce insan papilloma virüsü , HPV ) bir olan DNA virüsü ailesinin Papillomaviridae . Yaklaşık 200 farklı genotip biliyoruz ; bazıları ciltle temas yoluyla bulaşır ve cilde bulaşırken, diğerleri potansiyel olarak daha tehlikeli olan cinsel yolla bulaşır .
Cinsel kontaminasyonun en göze çarpan klinik belirtileri , daha önce Hipokrat tarafından tanımlanan kondilomata acuminata'dır (" genital siğiller ", "zührevi adenoidler" veya "horoz sırtları" olarak da bilinir ) . Esas olarak HPV 6 ve 11'den kaynaklanmaktadır. Bu enfeksiyon, vakaların% 90'ında kendiliğinden düzelir, ancak kişi enfekte olduğunda yaşam boyunca yeniden ortaya çıkabilir. Virüsün enfeksiyondan iki yıl sonra hala mevcut olduğu kişilerde bu enfeksiyon, belirli genotiplere (özellikle HPV 16, 18, 31, 33 ve 35) bağlı olduğunda rahim ağzı kanserine ilerler , vakaların% 5'inde rahim . Kazanılan bu keşif Harald zur Hausen Fizyoloji veya Tıp Nobel içinde 2008 , o zaman papillomavirüs kanserlerinin yaklaşık 25% (anüs ve penis, özellikle KBB alanında) erkeklerde meydana bulunmuştur.
Prezervatif, tüm bulaşmayı (özellikle KBB) engellemez, tek etkili profilaksi olan aşılama, virüsün tüm suşlarını hedeflemez ve halihazırda enfekte olmuş kişiler üzerinde etkisizdir. Servikal kanser için tarama kanser öncesi ya da kanserli hücreler için bir tedavi ile birlikte, sözleşmeli enfeksiyon kez riskini azaltmak için etkili bir yoldur. İkincisi, enfekte kişinin hayatı boyunca tekrarlayabilir. Düzenli tarama lekeler ek olarak gerekli olan aşılar . 2005 yılından beri yürürlükte olan ergen kızların bu tür virüse karşı önleyici aşılaması , bu kanserin yaygınlığını azaltmayı amaçlamaktadır. Fransa'da, aşı 11 ila 14 yaşları arasında tavsiye edilirken, DSÖ 9 ila 13 yaşları arasında aşı yapılmasını tavsiye etmektedir , ancak aşılama 19 yaşına kadar gerçekleşebilir. 2019'dan beri DSÖ, aşıyı genç kadınlarla aynı yaştaki, 11 ila 14 yaşları arasındaki genç erkeklere, 19 yaşına kadar yakalamayı önermektedir.
İnsan papilloma virüsü enfeksiyonu aynı zamanda çoğu anogenital kanserin yanı sıra orofarenks ve muhtemelen ağız boşluğu ve gırtlak kanserlerinin öncüsü olabilir ve dünya çapında yılda yaklaşık 600.000 kansere ve 250.000 erken ölüme katkıda bulunur. Fransa'da 6.000'den fazla yeni kanser vakası, vakaların 3 / 4'ünde kadınlarda (serviks, vulva, vajina, anüs ve KBB küresi) papilloma virüslerine bağlıdır, ancak erkeklerde vakaların 1 / 4'ünde (KBB, anüs, penis) ).
Tarih
Yaklaşık 1925 , Georgios Papanicolaou şekil, boyut ve serviks kanseri ile ilişkisi servikal hücrelerin çekirdeğinde anormallikleri açıklanan, ancak onun keşif yirmi yıl sonrasına kadar tıpta kabul edilmedi. Bu sitolojik tarama, ortalama bir duyarlılığa sahipti (% 50) . Onun keşfi, onlarca yıldır rahim ağzı kanseri taramasının temelini oluşturuyordu.
Sonunda XX inci yüzyıl, Harald zur Hause bu değişikliklerle, HPV enfeksiyonu olan inatçı enfeksiyon için sebep buldum. 2000'li yılların başında sitolojik smear için kullanılanla aynı endoservikal numunede yapılan çok daha hassas bir virolojik tanının ortaya çıkması, virolojik tanının şu anda birçok ülkede kullanılan tek şey olduğu anlamına gelmektedir. Bu test için örnek, kadının kendisi tarafından alınabilir.
HPV enfeksiyonunun önlenmesi 2006 yılında aşılama ile mümkün olmuştur .
İnsan papilloma virüsleri (HPV)
Epitelya bulaşan küçük DNA virüsleridir . Özellikle dış ortama dayanıklıdırlar (soğuk, organik çözücüler, deterjanlar). Genom, 8.000 baz çiftinden oluşur. Viryon , zarfsız olan kapsid oluşan kübik olarak simetriktir 72 kapsomerden bir ile ikosahedral yapı , 55 nm çapında; Bu olan çift sarmallı , dairesel kapalı bir DNA, hücre çekirdeğinde bulunan çoğaltır.
Papilloma virüsü, konakçı türler için oldukça spesifiktir. Bu virüs , yalnızca servikal veya vajinal epitel ve epidermis gibi keratinize skuamöz epitel gibi yalnızca keratinize olmayan skuamöz epitel hücrelerinde bulunan bir hücre tipi olan keratositlerde çoğalır . Bozulmuş keratin üretimi, karsinojenezin bir göstergesidir. Hücre kültüründe çoğalmaz.
İnsan papillomavirüsleri esas olarak α-Papillomavirüs cinsine aittir . 200'den fazla genotip var . 120 tanımlandı ve sıralandı. Dar konukçu özgüllüğüne (türe özgü) ve doku özgüllüğüne sahiptirler.
Keşiflerinin kronolojik sırasına göre verilen artan sayıda (HPV 1, HPV 2, vb.)
HPV virüsleri 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 kanıtlanmış onkojenik virüslerdir. Tip 16, dünya çapında rahim ağzı kanserlerinin yaklaşık% 50'sine neden olur ve 16 ve 18 tipleri birlikte rahim ağzı kanserlerinin yaklaşık% 70'ini oluşturur. Bazı HPV tipleri onkogenler kazandıran keşfedilen kanıtlanmış Harald zur Hausen Fizyoloji ve Tıp Nobel Ödülü 2008 yılında.
Genom genital virüslerin sekiz kodlayan genleri (ve birçok protein gibi).
Bu virüs özellikle dirençlidir, bir haftadan fazla sürebilir. Ameliyathanelerde kondilomatöz deri lezyonlarının cerrahi olarak çıkarılmasına yönelik operasyonlar her zaman en son yapılır.
Virüs epidemiyolojisi ve bulaşması
Fransa'da yılda yaklaşık 4.500 yeni kanser vakasıyla (serviks, vulva, vajina, anüs ve orofarenks), kadınlar, farklı papilloma virüs türlerinin neden olduğu kanserlerden en çok etkilenenlerdir, ancak HPV enfeksiyonları aynı zamanda kadınları da ilgilendirmektedir. Erkeklerde her yıl erkeklerde (anüs, penis ve daha sık orofarenks) HPV kaynaklı kanserlerin oranı ve erkeklerle seks yapan erkeklerde özellikle yüksek enfeksiyon riski.
İnsan kütanöz papilloma virüsleri genellikle sağlıklı deneklerin normal cildinde bulunur. Çocukluk çağının çok erken dönemlerinde ortaya çıkan asemptomatik cilt enfeksiyonlarından bahsediyoruz. Çoğu HPV enfeksiyonu gizli veya geçicidir. Bu virüslerin neden olduğu lezyonlar çoğu zaman kendiliğinden düzelir. Bununla birlikte, virüsün kanserojen doğası, virüsün, tümör baskılayıcı genler tarafından üretilen proteinleri (P53, RB) inaktive eden proteinler üretmek için hücrenin genomuna entegre olma yeteneği ile gösterilmiştir. HPV enfeksiyonlarının% 50'den fazlası altı ila 12 ayda geçer ve% 80'i beş yıl içinde iyileşir.
Virüs, kontamine deri veya mukoza zarı ile doğrudan temas, ağız yoluyla, kendi kendine aşılama ( yaygın siğillerin bulaşması kaşınmayla tercih edilir) ve dolaylı temas (nesneler, kontamine yüzeyler, tesisler - duşlar, hamamlar vb.) Yoluyla bulaşır. klozetler, yüzme havuzları, vb. - plantar siğillerin yayılmasını teşvik eder); anogenital siğiller durumunda bulaş cinseldir ; Laringeal papilloma doğum kanalından geçerken anneden çocuğa bulaşır.
İletim ayrıca bir endovajinal ultrason probu yoluyla da yapılabilir. Prezervatif değil, sonda kalkanı kullanılmalıdır.
Semptomatik enfeksiyonun perinatal bulaşması nadir görünmektedir. Oluştuğunda, enfeksiyon genital lezyonlar ve ses tellerinde hasar ile ilişkilidir. Kuluçka süresinin uzunluğu bilinmemektedir. Genellikle perinatal bulaş, yaşamın ilk iki yılında klinik olarak belirgin hale gelir.
Genital enfeksiyonlar
Genital enfeksiyonlar en çok çalışılanlardır. HPV, Amerika Birleşik Devletleri'nde cinsel yolla bulaşan enfeksiyonların (STI'ler) önde gelen nedenidir . Prevalansı yüksek olmasına rağmen (ergen kadın nüfusunun yaklaşık% 25'i), özellikle 20 yaşın altındaki genç kadınlarda önemlidir:
- düşük dereceli lezyonların yarısından fazlası birkaç yıl içinde kendiliğinden geriler,% 10'u yüksek dereceli lezyonlara ilerler;
- yüksek dereceli lezyonların yaklaşık üçte biri kendiliğinden düzelir,% 5'i kansere ilerler.
Bu nedenle, cinsel olarak aktif kişilerin çoğunun yaşamları boyunca, özellikle cinsel yaşamın ilk yıllarında, yüksek karsinojenik potansiyele sahip en az bir papilloma virüsü enfeksiyonu geçirdiği düşünülmektedir.
Virüs, kontamine deri veya mukoza zarı ile doğrudan temas, ağız yoluyla, kendi kendine aşılama ( yaygın siğillerin bulaşması kaşıma yoluyla tercih edilir) ve dolaylı temas (nesneler, kontamine yüzeyler, tesisler - duşlar, hamamlar vb.) Yoluyla bulaşır. klozetler, yüzme havuzları, vb. - plantar siğillerin yayılmasını teşvik eder); anogenital siğiller durumunda bulaş cinseldir ; Laringeal papilloma doğum kanalından geçerken anneden çocuğa bulaşır.
Enfekte erkek ve kadınların% 1 ila% 2'si klinik olarak görülebilen ekzofitik siğillere sahip olacaktır.
Kuluçka süresi istisnai 4 yaşına kadar riskli ilişkiden sonra, egzofitik kondilom için iki ila üç yıl hakkındadır.
Klinik olarak görülebilen ekzofitik lezyonlar nadiren kanserle ilişkilidir: yalnızca belirli HPV genotipleri serviks, vulva, penis ve anorektal kanser kanserleriyle ilişkilidir. DNA, belirli HPV serotiplerinin (HPV 16, 18, 31, 33 ya da 35) displastik servikal lezyonlara (intraepitelyal servikal neoplaziler) ve serviks kanserlerinin en az% 80-90 oranında mevcut olduğu düşünülmektedir. En sık ekzofitik kondiloma neden olan genotipler (HPV 6 ve 11) bu kanserlerle ilişkilendirilmemiştir.
HIV enfeksiyonu olan hastalar genellikle tedaviye zayıf yanıt veren yaygın anogenital siğillere sahiptir.
Komplikasyonlar: doğrudan veya esas olarak HPV ile bağlantılı kanserler
Kanserlerin% 5'i bu virüsün bulaşmasıyla ilgilidir
Altı kanser türü doğrudan HPV ile bağlantılıdır: serviks, vajina, vulva, penis, boğaz, anal. Amerika Birleşik Devletleri'nde her yıl, insan papilloma virüsünün (HPV) yaygın olarak bulunduğu vücut kısımlarında yaklaşık 44.000 yeni kanser vakası bulunur. HPV bu kanserlerin yaklaşık 34.800'üne neden olur.
Onkogenezin moleküler mekanizmasıHPV'nin konakçı genini bozmasının ana nedeni , konakçı hücre döngüsünün mekanizmasını kullanarak konakçı dokuda replike olması ve hayatta kalmasıdır . HPV enfeksiyonu ve HPV genomunun servikal epitel hücrelerinin konakçı kromozomuna entegrasyonu, servikal lezyonların neoplastik ilerlemesinde anahtar erken olaylardır. Viral onkoproteinler, özellikle E6 ve E7 , epitel hücrelerindeki erken değişikliklerden sorumludur. Viral proteinler, iki ana tümör baskılayıcı proteini, p53 ve retinoblastoma proteinini (pRb) inaktive eder. Bu konakçı proteinlerin inaktivasyonu, hem DNA onarım mekanizmalarını hem de apoptozu bozarak hızlı hücre proliferasyonuna neden olur. DNA onarımı, hücre proliferasyonu, büyüme faktörü aktivitesi, anjiyogenezin yanı sıra mitogenez genleri ile ilgili çeşitli genler, servikal intraepitelyal neoplazi ve kanserde yüksek oranda eksprese edilir. Bu genomik dengesizlik, invaziv karsinomaya ilerlemeyi uyarır.
P53'ün aktivasyonu, hücreleri G1 kapanmasında kalmaya zorlamak için normalde sikline bağımlı kinaz inhibitörünü (p21) aktive eder . Bununla birlikte, HPV ile enfeksiyon üzerine, E6, hücrelerin hücre döngüsünün S fazına girmesine neden olan p53'ü bozar. Eş zamanlı olarak onkoprotein E7, retinoblastoma proteinine (pRb) bağlanır. E7'nin pRb'ye bağlanması, sikline bağlı kinazı (CDK) aktive eden bir transkripsiyon faktörü olan E2F'yi serbest bırakmasına neden olur . Bu, hücrelerin hücre döngüsünün S (replikasyon) fazına girmesine izin vererek hücre döngüsü kontrolünün kaybına neden olur. Enfekte hücreler, yüksek displastik hücre geliştirme riski ile farklılaşır ve çoğalır.
Rahim ağzı kanseriOnkojenik bir HPV varlığı, non-invaziv bir form olan in situ karsinomların neredeyse% 100'ünde saptanır .
Onkojenik HPV enfeksiyonu tamamen asemptomatiktir, ancak kendiliğinden iyileşmesi uzun zaman alacaktır. Enfekte kadınların% 90'ında virüsün saptanamaz hale gelmesi iki yıl alır. Virüsü iki yıl sonra hala tespit edilebilen kadınların% 10'u arasında birkaç yıllık bir süreçten sonra bazıları için çok yavaş bir şekilde rahim ağzı kanseri gelişecek. Onkojenik bir HPV enfeksiyonu ile invazif rahim ağzı kanserinin başlangıcı arasındaki süre on ila otuz yıldır.
Onkojenik bir HPV enfeksiyonunun varlığı rahim ağzı kanseri gelişimi için çok önemlidir, ancak tek başına yeterli değildir. Rahim ağzı kanserinin gelişimi, ilişkili faktörleri gerektirir.
Rahim ağzı kanserinin gelişimi çoğunlukla 10-15 yıl süren ve dört aşamalı bir sürecin sonucudur:
- onkojenik bir virüsle ilk üretken enfeksiyon;
- kalıcı enfeksiyon (onkojenik virüs iki yıl sonra hala tespit edilebilir);
- enfeksiyonu veya kanser öncesi dönüşümü;
- invaziv kanser.
Enfeksiyonun her aşaması, bu epitelin yapısındaki değişikliklere (displazi) karşılık gelir:
- Düşük dereceli displazilerin yarısından fazlası birkaç yıl içinde kendiliğinden düzelir ,% 10'u yüksek dereceli displaziye ilerler;
- yüksek dereceli displazilerin yaklaşık üçte biri kendiliğinden düzelir ve% 5'i kansere dönüşür.
Bu nedenle, cinsel olarak aktif kişilerin çoğunun, yaşamları boyunca, özellikle cinsel yaşamın ilk yıllarında, yüksek karsinojenik potansiyele sahip en az bir papilloma virüsü enfeksiyonu geçirdiği düşünülmektedir.
Vajina kanseriBirleşik Krallık'ta vajinal kanser vakalarının% 75'i HPV enfeksiyonundan kaynaklanmaktadır.
Bir vaka kontrol çalışması, anti-HPV 16 antikorları olan kadınlarda vajinal kanser riskinin, olmayanlara göre beş kat daha yüksek olduğunu gösterdi. Kesitsel bir çalışma, HPV 16'nın vajinal kanserlerin% 59'unda bulunduğunu gösterdi.
Vulvar kanseriBirleşik Krallık'ta vulva kanseri vakalarının% 69'u HPV enfeksiyonundan kaynaklanmaktadır. Bir meta-analiz, Avrupa'daki vulva kanseri vakalarının% 5'inin HPV için pozitif olduğunu gösterdi. Avrupa'daki vulvar intraepitelyal neoplazi (VIN) vakalarının% 81'i HPV için pozitiftir.
HPV tip 16, dünya çapında vulva kanserinde en yaygın görülen tiptir (% 32), bunu HPV tipleri 33 (% 5) ve 18 (% 4) izlemektedir. Vulvar kanseri vakalarının genç kadınlarda HPV için pozitif test etme olasılığı daha yüksektir
Bir kohort çalışması, genital siğili olan kadınlarda vulva kanseri riskinin, olmayan kadınlara göre daha yüksek olduğunu gösterdi. Bunun nedeni muhtemelen yüksek riskli HPV türleriyle birlikte enfeksiyondur (genital siğiller, düşük riskli HPV türlerinden kaynaklanır)
Anal kanal kanseriHem HPV'li erkeklerin hem de kadınların anal kanser geliştirme riski artmıştır. 100 anal kanser vakasından yaklaşık 90'ı HPV enfeksiyonu ile bağlantılıdır.
Anal seks davranışlarına katılan kişilerde anal kanser riski daha yüksek olabilir, bunun sonucunda erkeklerle seks yapan erkeklerde anal kanser riski diğer erkeklere göre daha yüksektir.
Penis kanseriHPV, penis kanserlerinin % 60'ında , özellikle HPV 16 ve 18'de bulunur. Diğer risk faktörleri zayıflamış bir bağışıklık sistemi , sedef hastalığı için bazı tedaviler , sünnet olmamasıdır . Risk faktörleri sünnet yapılmamasından çok temel hijyen ve tütünün olmamasıdır.
Gırtlak kanseriAlkol ve tütün zehirlenmesindeki azalmaya rağmen, orofaringeal skuamöz hücreli karsinom prevalansında 1970'lerden beri belirgin bir artış olmuştur. Bu artış, indüklenmiş HPV kanserleriyle (KOHPV) ilişkilidir ve tonsil bölmesi ve ağız boşluğu kanserleri ile ilgilidir. HPV'nin neden olduğu orofaringeal kanserler, alkol ve tütüne bağlı KBB kanserlerinden farklı bir klinik görünüme sahiptir:
| HPV ile ilişkili boğaz kanserinin klinik özelliği |
|---|
| Daha genç başlangıç yaşı ( 35-45 yaş ) |
| Birincil tümör genellikle klinik belirti olmaksızın daha küçüktür |
| Servikal lenf düğümleri daha sık görülür, ortaya çıkar ve bazen büyüktür. |
| Daha yüksek sosyoekonomik düzey |
| İyi genel durum ve birkaç komorbidite |
| Kanser genellikle cinsel uygulamalarla bağlantılıdır |
Aşının oral KOHPV enfeksiyonlarına karşı etkinliği şu şekilde gösterilmiştir: 18 ila 33 yaşları arasındaki 2.627 hastada , tetravalan aşılama oral HPV enfeksiyonlarını% 88.2 oranında azalttı; 17 ila 45 yaşları arasındaki deneklerde , aşılamadan önce ve aşılamadan yedi ay sonra tükürükte anti-HPV 16 ve 18 antikorlarının araştırılması, tüm vakalarda serokonversiyon gösterir; Avustralya aşılama kampanyasından sonra, sakatlayıcı bir KBB hastalığının görülme sıklığının tedavisi çok zor: juvenil laringeal papillomatoz, 2012'den 2016'ya 0.16'dan 0.022 / 100.000'e düştü.
Bu kanser türü için ikincil bir önleme yoktur.
Amerika Birleşik Devletleri'nde her yıl HPV'ye atfedilebilen kanser vakalarının sayısıCDC'den alınan bu tablo, Amerika Birleşik Devletleri'nde rahim ağzı kanserinin kadınlarda indüklenen HPV kanserlerinin yalnızca% 50'sini oluşturduğunu göstermektedir.
Orofaringeal kanser, insanlarda HPV'nin neden olduğu en yaygın kanserdir ve insanlarda HPV'nin neden olduğu kanserlerin% 80'ini oluşturur.
| Organ | Ortalama kanser sayısı | HPV frekansı (%) | Doğrudan HPV'nin neden olduğu ortalama kanser sayısı |
|---|---|---|---|
| Serviks, rahim ağzı | 12.015 | 91 | 10.900 |
| Vajina | 862 | 75 | 600 |
| Vulva | 4.009 | 69 | 2.800 |
| Penis | 1.303 | 63 | 800 |
| Anüs | 6.810 | 91 | 6.200 |
| KADIN | 4.539 | 93 | 4.200 |
| Adam | 2.270 | 89 | 2.000 |
| Oropharinx | 19.000 | 70 | 13.500 |
| KADIN | 3.460 | 63 | 2.200 |
| Adam | 15.540 | 72 | 11.300 |
| Toplam | 43.999 | 79 | 34.800 |
| KADIN | 24 886 | 83 | 20.700 |
| Adam | 19.113 | 74 | 14.100 |
İncelenen diğer kanserler
Yemek borusunun kötü huylu tümörleri skuamöz hücreli karsinomlardır; Barrett's özofagusunda adenokarsinomlar gelişir. HPV, özofagusun skuamöz hücreli karsinomunun ( skuamöz hücreli karsinom , SCC) etiyolojisinde güçlü bir şekilde rol oynamaktadır: koilositler de burada bulunur.
Özofagus lezyonlarının oluşumunda bir papilloma virüsünün rolünü kanıtlayan ilk çalışma bir hayvan çalışmasıdır. İskoçya'nın Dağlık Bölgelerindeki sığırlar sıklıkla özofagus papillomları sergilerler; deneysel olarak papillomatoz, sığır papillomavirüs 4 (BPV4) tarafından indüklendi. Bu hayvanlar sıklıkla yemek borusu kanseri geliştirir ve bu kansere sahip hayvanların% 96'sında BPV4 ile indüklenen papillomlar bulunur. Eğrelti otlarının yutulması (karsinojenler ve immünosupresanlar açısından zengin, örneğin azatioprin ) papillomların malign transformasyonunda bir faktör olduğu gösterilmiştir.
İnsanlarda, HPV sıklıkla tip 6, 11, 16, 18 ve 30'luk SCC'de (çalışmalarda% 25'ten% 40'a kadar) PCR ile bulunur, ancak çoğu zaman tip 16'dır. İyi huylu lezyonlara gelince, HPV daha sık bulunur. yüksek riskli veya yüksek riskli ülkelerdeki CCS kesintilerinde, düşük riskli ülkelerden olanlara göre.
Şu anda HPV'nin, yemek borusunun skuamöz hücreli karsinomları ile ilgili olarak, diğer risk faktörleri ( nitrozaminler , mikotoksinler , afyon, tütün, vb. Alkol tüketimi vb . ) İle sinerji içinde hareket eden bir karsinojenez kofaktörü olduğu kabul edilmektedir .
Papilloma virüsü enfeksiyonlarının klinik belirtileri
Mukoza zarında tezahür
Serviks seviyesindeBir papilloma virüsü enfeksiyonu tamamen asemptomatik olabilir ve serviksin skuamöz epitelindeki hücrelerdeki sitolojik değişikliklerle bir smear taramasına kadar keşfedilemeyebilir . Bir onkojenik virüsün neden olduğu ilk aşama veya ilk üretken enfeksiyon, koilosit adı verilen bir hücreyle sonuçlanan patognomonik hücresel değişikliklerle kendini gösterir . Servikal biyopsi yapılırsa CIN I denilen servikal epitelde değişiklikler veya düşük dereceli intraepitelyal lezyon bulunabilir. Bu enfeksiyon, uzun bir süre sonra (iki yıla kadar) vakaların% 90'ında kendiliğinden düzelir.
Virüs bulaşmış kadınların çoğunda sitolojik anormallikler yoktur.
Düşük dereceli histolojik lezyonlar (CIN 1), yalnızca nadiren ve yavaşça (± beş yıl) yüksek dereceli bir histolojik lezyona ilerleyen üretken bir enfeksiyonun geçici ifadesini temsil eder. Bu düşük dereceli lezyonlar, kendiliğinden gerileme konusunda önemli bir eğilime sahiptir: yaklaşık% 60'ı 3 yıl sonra ve neredeyse% 90'ı 10 yıllık sürveyans sonrasında kaybolmuştur. Genç kadınlarda çok yaygındır.
İnsan vücudu virüsten kurtulamazsa (viral klirens), virüs yavaş yavaş tüm hücreyi etkileyen değişikliklerle birlikte hücre çekirdeğinin DNA'sında değişikliklere neden olur. Başlangıçta, bu lezyonlar bir HPV enfeksiyonu ile ilişkili olup olmadıklarını bilemeyecek kadar minimaldir ve sitolog şüphesini ASCUS terimiyle ifade edecektir, İngilizce'de anlamı belirsiz hücresel değişimin kısaltmasıdır. Daha sonra malfigiyal hücre virüsten derinden etkilenirse, çekirdeği genişlerse, hücre uzun şeklini kaybederek yuvarlak hale gelir, nükleositolazmik oranı tersine döner ve birden büyük hale gelir. Biyopsi yapılırsa, çok hücreli skuamöz epitelin (birkaç hücre katmanı) tutulumunun derinliğine bağlı olarak, patolog CIN II CIN II + veya CIN III hakkında konuşacaktır. Tüm bu terimler, yeni Bethesda sınıflandırmasına göre yüksek dereceli intraepitelyal lezyon terimi altında gruplandırılmıştır.
Düzlemsel kondilomKeratinize lezyonlar hafifçe yükselmiştir.
Juvenil laringeal papillomatozTekrarlayan yapısı ve solunum konumu nedeniyle yaşamı tehdit edebilen nadir hastalık . Beş yıl sonra veya yirmi ile kırk yaş arasındaki genç erişkinlerde ortaya çıkar. HPV 6 ve 11'den kaynaklanmaktadır. Çocuk formu muhtemelen doğum sırasında bulaşma ile ilgilidir, yetişkin formunda durum böyle değildir.
Oral papillomatoz florida İyi huylu özofagus tümörleriİnsan papilloma virüsü (HPV) ayrıca diğer skuamöz epitelde, orofaringeal mukozada, ancak özellikle özofagus mukozasında bulunur . HPV genellikle , enfeksiyonun patognomonik hücrelerinin , yani koilositlerin oluşumunu indüklediği iyi huylu veya kötü huylu lezyonlarda gözlenir . Yemek borusundaki benign lezyonlar viral papillomlardır ( skuamöz hücreli papillomlar , SCP).
Bu lezyonlarda az ya da çok belirgin bir koilositoz varlığı göz önüne alındığında, HPV'nin katılımından kuvvetle şüphelenilmektedir, ancak kanıt PCR ile vakaların sadece% 20'sinde sağlanmaktadır (örneğin Finlandiya gibi düşük riskli ülkelerde% 0, Yemek borusu kanseri için bir tarama kampanyası sırasında Çin gibi yüksek riskli ülkelerde% 50.
Bu, HPV'nin (esasen tip 6, 11 ve 16), papillom oluşumunu indüklemek için yeterli olmadığında, bu iyi huylu tümörlerin ortaya çıkmasında kesinlikle bir kofaktör olarak rol oynadığını göstermektedir. Çok az papillomun skuamöz hücreli karsinomaya ilerleyebildiği görülmektedir.
Deri tezahürü
Enfekte erkek ve kadınların% 1 ila% 2'si klinik olarak görülebilen ekzofitik siğillerle karşımıza çıkacaktır Kuluçka süresi , ekzofitik siğiller için yaklaşık iki ila üç yıldır, istisnai olarak güvenli olmayan cinsel ilişkiden sonra dört yıla kadar. Klinik olarak görülebilen ekzofitik lezyonlar nadiren kanserle ilişkilidir: yalnızca belirli HPV genotipleri serviks, vulva, penis ve anorektal kanser kanserleriyle ilişkilidir. DNA, belirli HPV serotiplerinin (HPV 16, 18, 31, 33 ya da 35) displastik servikal lezyonlara (intraepitelyal servikal neoplaziler) ve serviks kanserlerinin en az% 80-90 oranında mevcut olduğu düşünülmektedir. En sık ekzofitik siğillere neden olan genotipler (HPV 6 ve 11) bu kanserlerle ilişkilendirilmemiştir.
Plantar siğiller Yaygın siğiller Düz siğiller KondilomGenital siğilleri ifade etmek için kullanılan terim.
Anogenital bölgenin deri veya mukoza zarları üzerindeki büyümeler genellikle çoklu ve polimorfiktir ve ekzofitik bir görünüm, parmak benzeri veya karnabahar büyümesi ile papüler bir lezyon arasında farklılık gösterir. Ağız bölgesinde istisnai olarak bulunabilir. Erkeklerde bu siğiller uzun vadede penis kanserine dönüşebilir .
Bir çocukta anogenital siğillerin varlığı, cinsel istismar olasılığını artırmalıdır.
Verukiform epidermodisplaziVerruciform epidermodisplazi (VE) veya Lutz-Lewandowsk sendromu, genetik bir kusurdan kaynaklanır. İnsan papilloma virüsünün etkisi altındaki nadir genodermatoz, cilt kanseri riski yüksek polimorfik deri lezyonlarının gelişmesine yol açar. Çoğu durumda, hastalık otozomal resesif bir şekilde bulaşır . Bununla birlikte, cinsiyetle ilişkili ve otozomal dominant bulaşma modları da bildirilmiştir.
Endonezyalı bir balıkçı olan Dede Koswara, geliştirdiği muhteşem enfeksiyon nedeniyle "ağaç adam" lakaplıydı. Tüm vücudu mantar veya köklere benzeyen büyümelerle kaplandı ve cildinin kabuk gibi görünmesine neden oldu. Normal görünümüne ve hayata kavuşması amacıyla 2008 yılında ameliyat edildi. O öldü30 Ocak 2016 (bu hastalıkla ilgisi yok).
Dev kondilom veya Buschke-Loewenstein tümörüİlk olarak 1925'te penis üzerinde tanımlanan dev kondiloma, onları ilk kez tanımlayan doktorlara atıfta bulunularak bazen Buschke-Loewenstein tümörü olarak adlandırılır. Bu lezyon genellikle yerel dokuları işgal eder ve kendi kendine iyileşmez. Yavaş büyüyen lokal invaziv gelişime rağmen, dev kondiloma nadiren metastaz yapar, ancak yüksek bir nüks oranına sahiptir. Bu kondiloma, HPV 6 ve HPV 11'den kaynaklanır.
Bowenoid papülozPapilloma virüsü ve hamilelik
2016 yılında yapılan bir çalışma, normal term gebeliklerde genel HPV prevalansını serviks için% 17,5 (% 95 CI; 17,3 ila 17,7), plasental doku için% 8,3 (CI% 95; 7,6 ila 9,1),% 5,7 (% 95 CI; 5.1 ila 6.3) amniyotik sıvı için ve umbilikal kord kanı için% 10.9 (% 95 CI; 10.1 ila 11.7).
Öte yandan, gebeliğin bağışıklık sisteminin baskılanması, virüsün vücut tarafından yok olmasını engellemiyor gibi görünmektedir. Klerens, hamile olmayan kadınlarla aynıdır.
Gebeliğin HPV enfeksiyonlarına etkisi
Condylomata acuminata gibi deri lezyonları hamilelik sırasında çok hızlı büyüyebilir. Sayı olarak çoğalmaları veya boyutlarının keskin bir şekilde artması yaygındır, ancak doğumdan sonra bu kondilomalar kendiliğinden geriler.
Condylomata acuminata, insan papilloma virüsünün neden olduğu semptomatik genital lezyonlardır. Hamilelik sırasında condylomata acuminata hastaları özel bir risk grubudur. Hamilelik sırasında deri ve mukoza zarlarıyla temas eden vajinal salgılar daha fazladır, bu da vulvanın sıklıkla HPV ile temas edeceği anlamına gelir. Hamilelikle ilişkili çeşitli faktörler, örneğin gebelik hormonları ve gebeliğin fizyolojik immünosupresyonu gibi HPV'nin neden olduğu lezyonların büyümesini teşvik edebilir. Hamilelik sırasında Condylomata acuminata normalde hızla büyüyen siğiller ile karakterizedir.
Viral enfeksiyonun gebelikteki etkisi
Bir araştırmaya göre, erken doğum yapan ve düşük yapan kadınlarda önemli ölçüde daha yüksek HPV enfeksiyonu sıklığı var. Bu çalışma, riski HPV enfeksiyonu veya düşük dereceli lezyon varlığına değil, sadece yüksek dereceli lezyon varlığına bağlayan bir başkası tarafından doğrulandı
Maternal-fetal geçişHPV'nin anneden çocuğa doğum sırasında bulaştığı 1989 yılında gösterilmiştir. HPV ile enfekte annelerden doğan yenidoğanların yaklaşık% 50'sinde, PCR ile yenidoğanın boşluğunda, bukkalında bulunur. Bu yenidoğanların% 50'den fazlası doğumdan 6 ay sonra hala aynı HPV tipinin taşıyıcılarıydı. Anne doğum kanalından fetüsün geçişi sırasında virüsün bulaşması muhtemelen en yaygın nedendir, ancak transplasental bulaşma çok muhtemeldir çünkü amniyotik sıvıda zarların herhangi bir şekilde yırtılmasından önce ve kordon kanında HPV DNA bulunmuştur. Bir bebekte laringeal papillomatozlu bir bebeğin doğumdan birkaç hafta sonra ortaya çıkması, transplasental geçiş lehine bir tartışmadır.
Doğum ve papilloma virüsü enfeksiyonu1980'lerde, bazıları laringeal papillomatozis nükseden enfeksiyon için servikal kondilom durumunda tedavisi zor bir sezaryen ameliyatı önermişlerdir . Mevcut bilgiler ışığında, HPV tipleme olasılığı (laringeal papillomatozis tip 6 ve 11'e bağlıdır), bu tutum, özellikle HPV enfeksiyonunun en asemptomatik olduğu bilgisi çok tartışmalıdır .
Fetüs üzerindeki etkisipapilloma virüsü enfeksiyonu ile bağlantılı olarak tanımlanan hiçbir fetal malformasyon yoktur. Fetal büyüme bozulmaz.
Semptomatik enfeksiyonun perinatal bulaşması nadir görünmektedir. Oluştuğunda, enfeksiyon genital lezyonlar ve ses tellerinde hasar ile ilişkilidir. Kuluçka süresinin uzunluğu bilinmemektedir. Genellikle perinatal bulaş, yaşamın ilk iki yılında klinik olarak belirgin hale gelir.
Patojenite ve genotip
İnsan papilloma virüslerinin patojenitesi şunlara bağlıdır:
- enfekte kişinin bağışıklık durumu: bağışıklık yetersizlikleri bu tip enfeksiyonu destekler (konjenital bağışıklık bastırma, transplantlar, HIV, bağışıklık sistemini baskılayıcı tedaviler, hamilelik);
- sigaranın varlığı;
- HPV'nin neden olduğu lezyonların habis dönüşümünü destekleyen genetik faktörler;
- HPV tipi: HPV tipleri HPV 6 ve 11, iyi huylu deri lezyonlarına ve mukozaya neden olur ( yaygın siğiller , plantar siğiller, düz siğiller, anogenital siğiller, genital siğiller , epidermodisplazi verruciformis ve laringeal papillomlar); HPV tipleri 16, 18, 31, 33 ve 35, servikal intraepitelyal neoplazi ve ilişkili kanser ve serviks .
HPV 16 ve 18, en yaygın olarak yüksek dereceli epitel hasarı, kalıcı hastalık dönüşümü ve invazif kansere ilerleme ile ilişkili türlerdir. HPV serotipleri 16 ve 18, CIN I'in% 25'ine, CIN 2 ila 3'ün% 50 ila 60'ına ve rahim ağzı kanserinin% 70'ine neden olur.
Önleme
Aşılama, tek etkili profilaksi yöntemidir ancak virüsün tüm türlerini veya virüsle zaten enfekte olmuş kişileri kapsamaz. Bununla birlikte, prezervatif kullanımı virüse karşı korunmak için güvenilir bir koruma yöntemi değildir. Bulaşma riski doğrudan cinsel partnerlerin sayısı ile ilişkilidir, bu nedenle bu risk her ek partner için güçlü bir şekilde artar. Bazı araştırmalar sünnetin virüsün bulaşma riskini azalttığını, ancak hiçbir şekilde aşılamanın yerini alamayacağını ileri sürmektedir . Düzenli smear, enfeksiyonun başlangıcını tespit edebilir ve hemen tedaviyi düşünebilir. Sağlık Yüksek Kurumu (HAS) 30 yaşından itibaren rahim ağzı kanseri için tarama birinci hat olarak HPV testinin kullanılmasını önermektedir. Önleyici bir önlem olarak, 30 ila 65 yaş arası kadınlarda servikal numune ile yüksek riskli HPV aranması önerilir. Ek olarak, testin negatif çıkması durumunda, HPV testinin kullanılması, iki tarama arasındaki sürenin uzatılmasını mümkün kılar - üç yılda birden otuz yıldan sonra her beş yılda bir. Otuz yaşından önce, HAS hala 25 ila 30 yaş arasındaki smear ile hücre değişikliği için test yapılmasını önermektedir . Tarama, aşılanmış olsun ya da olmasın 25-65 yaş arası tüm kadınlar içindir .
In 2019 , isteği üzerine Agnès Buzyn , papilloma virüslerinin karşı erkekler daha sistematik aşılama ilgi soruyu okuyor HAS. Bakan, genç erkeklere önerildiği Avustralya'da, anti-HPV aşısının virüsün dolaşımında ciddi bir düşüşe izin verdiğini ve bu konuda "HAS'ın tavsiyesine uyacağını" açıkladığını belirtti . The30 Ekim 2019, " HAS , 15 ila 19 yaş arasındaki tüm ergenler ve genç yetişkinler için olası bir yakalama ile 11 ila 14 (…) yaş arasındaki tüm erkek çocuklar için anti-HPV aşısının (…) yaygınlaştırılmasını tavsiye etmektedir" .
Aşılama, esas olarak ilk cinsel ilişkiden önceki ergen kızları ilgilendirir. Fransa'da aşı 11 ila 14 yaşları arasında tavsiye edilirken, WHO 9 ila 13 yaşları arasında tavsiye edilmektedir. Aşı, aşının içerdiği viral tiplerden en az biri ile hiç enfekte olmamış kadınlarda daha ileri yaşlarda ilgi çekicidir; bu durumda aşı, genç deneklerle aynı koruyucu etkiye sahiptir. Fransa'da 2014-2019 kanser planı kızlarda HPV'ye karşı minimum% 60 kapsama alanı belirlemişti, ancak şu anda kapsama oranı% 30'u geçmiyor ve Avrupa'nın en düşük seviyesidir. HAS tavsiye ederAralık 201926 yaşına kadar erkeklerle seks yapan erkekler için belirli bir aşı önerisinin sürdürülmesiyle erkek çocukların aşılanması. Aşılama kızlar için değişmez ve 11 ve 14 yaşları arasında tavsiye edilirken WHO 9 ve 13 yaşında arasına önerir, ancak bir catch-up 19 yaşına kadar gerçekleşebilir. Aşı, sizi rahim ağzı kanseri taramasına devam etmekten muaf tutmaz.
Tedavi ve yönetim
Kondilomlar sıklıkla tekrar eder. Bununla birlikte, dış genital siğillerin tamamen kaybolması, kendileriyle gelen hastaların% 80'inde görülür. HPV enfeksiyonunun tedavisi yoktur. Tedaviden sonra, siğiller ortadan kalkmış olsa bile virüs hala mevcut olabilir. Bu nedenle, rezeksiyondan birkaç ay sonra lezyonların yeniden ortaya çıkışını izlemek önemlidir.
Fiziksel etmenler tarafından imha
En sık kullanılan yöntem elektrikli bistüri ile elektrokoagülasyondur.Sıvı nitrojen ve hatta birkaç lezyon ve anal sınır durumunda makasla eksizyon.
Kimyasal ajanlarla imha
Podofillotoksin Florourasil ImiquimodHamilelik sırasında tedavi
Kriyoterapi uygulaması ile ilişkili proanthocyanidins bu çalışmada iyi sonuçlar vermiştir.
Notlar ve referanslar
- " HPV, çok yaygın bir virüs: kondiloma, biliyor musunuz? » , Passportsante.net'te . - HPV tip 6 ve 11 hafif enfeksiyonlara neden olur. Bununla birlikte, genital siğil (kondilomlar) vakalarının% 90'ından sorumludurlar. Bu siğiller nadiren kansere dönüşür. Ancak evlilik hayatını bozmanın yanı sıra cinsel işlev bozukluğuna ve hatta depresyona neden olabilirler.
- Allodocteurs.fr - Papillomavirus: Kendinizi bundan nasıl korursunuz? - 23/4/2018
- (en) Walboomers JM, Jacobs MV, Manos MM. et al. "İnsan papilloma virüsü, dünya çapında invaziv rahim ağzı kanserinin gerekli bir nedenidir" J Pathol. 1999; 189: 12-19.
- " Papillomavirus: tüm erkekler için önerilen aşılama " , Haute Autorité de Santé'de (erişim tarihi 19 Kasım 2020 )
- Sudinfo.be - Prezervatifler papilloma virüsü enfeksiyonlarına karşı koruma sağlıyor mu? - 20 Kasım 2014 .
- 20 dakika - Papillomavirus, WHO 9 yaşından itibaren aşı yapılmasını önermektedir - Ek olarak, yılda 270.000'den fazla kadını öldüren rahim ağzı kanserinin% 99'undan sorumlu olan papilloma virüsü enfeksiyonları için 18 yaşından itibaren tarama, her beş yılda bir yapılabilir. Olumsuz sonuçlar olması durumunda, şu anda birçok ülkede iki yıla karşı. .
- Papilloma virüsü: neden genç erkek çocuklara da aşı yapılmalı .
- (in) Harald zur Hausen , " Papillomavirüsler ve kanser: temel çalışmalardan klinik uygulamaya " , Nature Reviews Cancer , cilt. 2, n o 5,Mayıs 2002, s. 342–350 ( ISSN 1474-175X ve 1474-1768 , DOI 10.1038 / nrc798 , çevrimiçi okuma , 13 Şubat 2020'de erişildi )
- (in) David Forman , Catherine Martel , Charles J. Lacey ve Isabelle Soerjomataram , " İnsan Papilloma Virüsünün Küresel Yükü ve İlgili Hastalıklar " , Vaccine , Cilt. 30,Kasım 2012, F12 - F23 ( DOI 10.1016 / j.vaccine.2012.07.055 , çevrimiçi okuma , 13 Şubat 2020'de erişildi )
- Uluslararası Kanser Araştırma Ajansı IARC. İnsanlara yönelik kanserojen risklerin değerlendirilmesine ilişkin monograflar: biyolojik ajanlar. İnsan papilloma virüsleri. Uçuş. 100B. Lyon, Fransa: IARC; 2012.
- (in) Heidi M. Bauer , " PCR Tabanlı Bir Yöntemle Belirlenen Kadın Üniversite Öğrencilerinde Genital İnsan Papilloma Virüsü Enfeksiyonu " , JAMA: The Journal of the American Medical Association , cilt. 265, n, o , 4,23 Ocak 1991, s. 472 ( ISSN 0098-7484 , DOI 10.1001 / jama.1991.03460040048027 , çevrimiçi okuma , 14 Şubat 2020'de erişildi ).
- Guan J, Bywaters SM, Brendle SA, Ashley RE, Makhov AM, Conway JF, Christensen ND, Hafenstein S, " İnsan Papillomavirus 16'nın Cryoelectron Mikroskopi Haritaları 16 L2 Yoğunluklarını ve Heparin Bağlanma Bölgesini Göster ", Yapı , cilt. 25, n o 2Şubat 2017, s. 253–263 ( PMID 28065506 , DOI 10.1016 / j.str.2016.12.001 ).
- (en) IARC , Biyolojik Ajanlar ,2012( ISBN 978-92-832-1319-2 ve 978-92-832-0134-2 , çevrimiçi okuyun ).
- François Denis, Anneden çocuğa bulaşabilen virüsler , Paris, John Libey Eurotext,1999, 464 s. ( ISBN 2-7420-0195-6 , çevrimiçi okuyun ) , s. 278 ve 284.
- “ Servikal İntraepitelyal Neoplazi - genel bakış | ScienceDirect Topics ” , www.sciencedirect.com (erişim tarihi 20 Şubat 2020 ) .
- (inç) Bernard HU, Burk RD, Chen Z, van Doorslaer K zur Hausen H, de Villiers EM. "189 PV tipine göre papilloma virüslerinin (PV'ler) sınıflandırılması ve taksonomik değişiklik önerileri" Virology 2010; 401 (1): 70-9. DOI : 10.1016 / j.virol.2010.02.002 .
- (in) Schiffman M, Castle PE, Jeronimo J, Rodriguez AC, Wacholder S, "İnsan papilloma virüsü ve rahim ağzı kanseri," Lancet 2007; 370: 890-907.
- HPV 16 tarafından skuamöz epitel enfeksiyonu sırasında farklı genlerin rolünü gösteren animasyon .
- " Papilloma virüsüne karşı aşılamanın erkek çocukları kapsayacak şekilde genişletilmesine ilişkin tavsiye " , Haute Autorité de Santé ( 11 Şubat 2020'de erişildi ) .
- [video] HPV enfeksiyonu üzerindeki YouTube .
- (in) Ana Cecilia Rodríguez , Mark Schiffman , Rolando Herrero ve Sholom Wacholder , " İnsan Papillomavirüsünün Hızlı Temizliği ve Kalıcı enfeksiyonlara Klinik Odaklanmanın Etkileri " , JNCI: Journal of the National Cancer Institute , Cilt. 100, n o 7,2 Nisan 2008, s. 513–517 ( ISSN 0027-8874 , PMID 18364507 , PMCID PMC3705579 , DOI 10.1093 / jnci / djn044 , çevrimiçi okuma , 16 Şubat 2020'de erişildi ).
- (in) Weinstock H, Berman S, Cates W. "Amerikan gençliğinde cinsel yolla bulaşan enfeksiyonlar: insidans ve yaygınlık Tahminleri; 2000 " Perspect Sex Reprod Health 2004; 36: 6-10.
- Prevalans tahmini aslında papillomavirüslerin saptanması için kullanılan tekniklere bağlıdır: spesifik antikorlar için genom araştırması. Virüsün varlığı, mutlaka semptomatik bir enfeksiyon olduğu anlamına gelmez.
- (inç) Eileen F. Dunne, Elizabeth R. Unger, Maya Sternberg, Geraldine McQuillan, David C. Swan, Sonya S. Patel, Lauri E. Markowitz. “Amerika Birleşik Devletleri'nde kadınlarda HPV enfeksiyonu prevalansı” JAMA. 2007; 297: 813-819.
- (in) Gillian Prue , " İnsan papilloma virüsünü aşılayarak erkekleri ve kızları korumak , her iki cinsiyette de genital siğil ve birkaç kanser vakasını azaltabilir " , British Medical Journal , Cilt. 349,2014( DOI https://dx.doi.org/10.1136/bmj.g4834 , özet ).
- (en) Shandra Devi Balasubramaniam , Venugopal Balakrishnan , Chern Ein Oon ve Gurjeet Kaur , " Servikal Kanser Gelişiminde Anahtar Moleküler Olaylar " , Medicina , cilt. 55, n o 7,17 Temmuz 2019, s. 384 ( ISSN 1010-660X , PMID 31319555 , PMCID PMC6681523 , DOI 10.3390 / medicina55070384 , çevrimiçi okuma , 16 Şubat 2020'de erişildi ).
- Mark Schiffman , John Doorbar , Nicolas Wentzensen ve Silvia de Sanjosé , " Karsinojenik insan papilloma virüsü enfeksiyonu ", Nature Reviews Disease Primers , cilt. 2, n o 1,Aralık 2016( ISSN 2056-676X , DOI 10.1038 / nrdp.2016.86 , çevrimiçi okumak erişilen 1 st 2020 Şubat ).
- (en) Jan MM Walboomers , Marcel V. Jacobs , M. Michele Manos ve F. Xavier Bosch , " İnsan papilloma virüsü, dünya çapında invaziv servikal kanserin gerekli bir nedenidir " , The Journal of Pathology , cilt. 189, n o 1,1999, s. 12–19 ( ISSN 1096-9896 , DOI 10.1002 / (SICI) 1096-9896 (199909) 189: 13.0.CO; 2-F , çevrimiçi okuma , 14 Şubat 2020'de erişildi ).
- (in) N. Munoz , FX Bosch , S. de Sanjose ve L. Tafur , " İnsan papilloma virüsü ve invaziv rahim ağzı kanserine neden olan nedensel bağlantı: Kolombiya ve İspanya'da popülasyon tabanlı bir vaka kontrol çalışması " , International Journal of Cancer , cilt. 52, n o 5,1992, s. 743–749 ( ISSN 1097-0215 , DOI 10.1002 / ijc.2910520513 , çevrimiçi okuma , 14 Şubat 2020'de erişildi ).
- Alexander Meisels ve Carol Morin , " İnsan papilloma virüsü ve rahim ağzı kanseri ", Jinekolojik Onkoloji , cilt. 12, n o 2Ekim 1981, S111-s123 ( ISSN 0090-8258 , DOI 10.1016 / 0090-8258 (81) 90066-4 , okumak çevrimiçi , erişilen 1 st 2020 Şubat ).
- Christine Bergeron , Guglielmo Ronco , Miriam Reuschenbach ve Nicolas Wentzensen , " Servikal histopatoloji ve sitolojide p16INK4aimmunokimyayı kullanmanın klinik etkisi: Son gelişmelerin güncellemesi ", International Journal of Cancer , cilt. 136, n o 12,12 Mayıs 2014, s. 2741-2751 ( ISSN 0020-7136 , DOI 10.1002 / ijc.28900 , okumak çevrimiçi , erişilen 1 st 2020 Şubat ).
- Katrina F. Brown , Harriet Rumgay , Casey Dunlop ve Margaret Ryan , " 2015'te İngiltere, Galler, İskoçya, Kuzey İrlanda ve Birleşik Krallık'ta değiştirilebilir risk faktörlerine atfedilebilen kanser fraksiyonu ", British Journal of Yengeç , cilt. 118, n o 8,Nisan 2018, s. 1130-1141 ( ISSN 1532-1827 , Sayfalar 29567982 , Bulunamayan PMCID 5931106 , DOI 10.1038 / s41416-018-0029-6 , okumak çevrimiçi erişilen, Şubat 12, 2020, ).
- JJ Carter , MM Madeleine , K. Sheraton ve SM Schwartz , " İnsan papilloma virüsü 16 ve 18 L1 serolojisi, anogenital kanser bölgelerinde karşılaştırıldı ", Cancer Research , cilt. 61, n o 5,1 st Mart 2001, s. 1934–1940 ( ISSN 0008-5472 , PMID 11280749 , çevrimiçi okuma , 12 Şubat 2020'de erişildi ).
- (in) L. Alemany , Bay Saunier , L. Tinoco ve B Quiros , " vajinal neoplastik lezyonlarda insan papilloma virüsü Büyük katkısı: 597 örneklerinde Dünya çapında bir çalışma " , Kanser European Journal , vol. 50, n o 16,Kasım 2014, s. 2846–2854 ( DOI 10.1016 / j.ejca.2014.07.018 , çevrimiçi okuma , 12 Şubat 2020'de erişildi ).
- Hugo De Vuyst , Gary M. Clifford , Maria Claudia Nascimento ve Margaret M. Madeleine , " Vulva, vajina ve anüsün karsinom ve intraepitelyal neoplazilerinde insan papilloma virüsünün prevalansı ve tip dağılımı: bir meta-analiz ", Uluslararası Journal of Cancer , cilt. 124, n o 7,1 st Nisan 2009, s. 1626-1636 ( ISSN 1097-0215 , Sayfalar 19115209 , DOI 10.1002 / ijc.24116 , okumak çevrimiçi erişilen, Şubat 12, 2020, ).
- (in) Maria Blomberg Soren Friis , Christian Munk ve Andrea Bautz , " Genital Siğiller ve Kanser Riski: Yaklaşık 50.000 Genital Siğil Hastası Üzerine Bir Danimarka Çalışması " , The Journal of Infectious Diseases , cilt. 205, n o 10,15 Mayıs 2012, s. 1544–1553 ( ISSN 1537-6613 ve 0022-1899 , DOI 10.1093 / infdis / jis228 , çevrimiçi okuma , 12 Şubat 2020'de erişildi ).
- “ Riskler ve nedenleri | Anal kanser | Cancer Research UK ” , about-cancer.cancerresearchuk.org adresinde ( 12 Şubat 2020'de erişildi ) .
- (in) Andrew E. Grulich , Mary I. Poynten , Dorothy A. Machalek ve Fengyi Jin , " Anal kanserin epidemiyolojisi " , Cinsel Sağlık , cilt. 9, n o 6,2012, s. 504 ( ISSN 1448-5028 , DOI 10.1071 / SH12070 , çevrimiçi okuyun , 12 Şubat 2020'de danışıldı ).
- “ Riskler ve nedenleri | Penis kanseri | Kanser Araştırma UK ” de www.cancerresearchuk.org (erişilen Şubat 12, 2020, ) .
- Ulusal Tıp Akademisi'nde " Kızları ve erkek çocukları insan papilloma virüsüne (HPV) karşı aşılayın: rahim ağzı kanserlerinin yanı sıra orofarenks, ağız boşluğu ve anüs kanserlerinin de ortadan kaldırılması için bir gereklilik " , Ulusal Tıp Akademisi | Zamanında bir kurum ,26 Eylül 2019(erişim tarihi 11 Şubat 2020 ) .
- Anil K. Chaturvedi , Barry I. Graubard , Tatevik Broutian ve Robert KL Pickard , " Prophylactic Human Papillomavirüs (HPV) Aşılamasının Amerika Birleşik Devletleri'ndeki Genç Yetişkinler Arasında Oral HPV Enfeksiyonları Üzerindeki Etkisi ", Journal of Clinical Oncology , cilt. 36, n o 3,Kasım 28, 2017, s. 262–267 ( ISSN 0732-183X , PMID 29182497 , PMCID PMC5773841 , DOI 10.1200 / JCO.2017.75.0141 , çevrimiçi okuma , 11 Şubat 2020'de erişildi ).
- (in) Ligia A. Pinto , Troy J. Kemp , B. Nelson Torres ve Kimberly Isaacs-Soriano , " Quadrivalent Human Papillomavirüs (HPV) Aşısı Ağız Boşluğunda HPV'ye Özgü Antikorları İndükler: Orta Yetişkin Erkek Aşısından Sonuçlar Deneme ” , The Journal of Infectious Diseases , cilt. 214, n o 8,15 Ekim 2016, s. 1276–1283 ( ISSN 0022-1899 , DOI 10.1093 / infdis / jiw359 , çevrimiçi okuma , 11 Şubat 2020'de erişildi ).
- Novakovic D, Cheng ATL, Zurynski Y, vd. Ulusal HPV aşılama programının uygulanmasından sonra gençlikte başlayan tekrarlayan solunumsal papillomatoz insidansının Prospektif Çalışması. J Infect Dis 2018; 217: 208-1.
- (en-US) “ Her Yıl HPV ile Kaç Kanser Bağlantılıdır? » , Www.cdc.gov'da ,Ağustos 21, 2019(erişim tarihi 14 Şubat 2020 ) .
- (inç) Jarrett WFH McNeil PE Grimshaw TR Selman IE McIntyre WIM. "Çevresel bir kanserojen ve bir papilloma virüsü arasında olası bir etkileşim ile yüksek insidans alanlı sığır kanseri" Nature 1978; 274: 215-217.
- (tr) Jarrett WFH. "Kanserin patogenezinde çevresel karsinojenler ve papillomavirüsler" Proc R Soc Lond B. 1987; 231: 1-11.
- (tr) Campo MS. "Sığırlarda papillomlar ve kanser" Kanser Hayatta Kalır. 1987; 6: 39-54.
- (en) Chang F, Syrjänen S, Shen Q, Ji HX, Syrjänen K. "Özofagus prekanser derslerinde insan papilloma virüsü (HPV) DNA'sı ve Çin'den skuamöz hücre karsinomları" Int J Cancer 1990; 45: 21-25.
- (in) Chang F, Syrjänen SM, Wang I, Syrjänen K. "Özofagus kanseri etiyolojisinde bulaşıcı ajanlar" Gastroenterology 1992; 103: 1336-1348.
- (en) Miller BA, M Davidson, Myerson D, J Icenogle, Lanier AP, Tan J Beckmann AM. "Alaska yerlilerinden özofagus karsinomlarında insan papilloma virüsü tip 16 DNA" Int J Cancer 1997; 71: 218-222.
- (in) Syrjänen K. ve S. Syrjänen 2000. İnsan patolojisinde Papillomavirüs enfeksiyonları. J. Wiley and Sons, New York.
- (tr) Syrjänen KJ. "Özofagus skuamöz hücreli karsinomlarda bulunan kondilomatöz lezyonların histolojik değişiklikleri" Arc Geschwulstforsch. 1982; 52: 283-292.
- (en) Chang F, E Janatuinen, Pikkarainen P, Syrjänen S, Syrjänen K. " Özofagus skuamöz hücreli papillom. İn situ hibridizasyon ve polimeraz zincir reaksiyonu ile insan papilloma virüsü DNA'sını tespit edememe » Scand J Gastroenterol. 1991; 26: 535-45.
- (inç) Li T, ZM Lu Chen KN, Guo M, HP Xing Mei Q, Yang HH, Lechner JF, Ke Y. "İnsan papilloma virüsü tip 16, Anyang bölgesinde yemek borusu kanserinin yüksek insidansında önemli bir yıllık enfeksiyon faktörüdür. Çin ” Carcinogenesis 2001; 22: 929-934.
- Chang ve ark. , 1991.
- (in) Van Custen E Geboes K Vantrappen G. " İnsan papilloma virüsü ile bağlantılı özofagus skuamöz papillomun malign dejenerasyonu " Gastroenterol . 1992; 103: 1119-20.
- " Condyloma acuminata: klinik bir vaka hakkında " , diş hekiminin postasında ,Kasım 21, 2012.
- Kanada Halk Sağlığı Kurumu , " İnsan Papilloma Virüsü (HPV) ve Erkekler: Sorular ve Cevaplar " , aem'de ,18 Haziran 2007(erişim tarihi 12 Şubat 2020 ) .
- http://sidasciences.inist.fr/?Cancer-du-penis-lie-au .
- (in) Dede Koswara, "Ağaç Adam" olarak bilinen 37 yaşındaki öğrenci .
- İşlemi anlatan makale .
- Buschke A, Lowenstein L. Über carcinomahnliche Condylomata Acuminata des Penis. Klin Wochenschr. 1925; 4: 726–728.
- Creasman C, Haas PA, Fox TA, Jr, Balazs M. Anorektal dev kondiloma aküminatumun (Buschke-Löwenstein tümörü) Dis Colon Rectum'un malign dönüşümü. 1989; 32: 481–487.
- (tr) Lea Maria Margareta Ambühl ve Ulrik Baandrup , “ Doğal Düşük ve Spontan Erken Teslim olası bir nedeni olarak Human Papilloma Enfeksiyon ” üzerine, Kadın Hastalıkları ve Doğum Enfeksiyon Hastalıkları ,2016( PMID 27110088 , PMCID PMC4826700 , DOI 10.1155 / 2016/3086036 , erişim tarihi 17 Şubat 2020 ) .
- (in) Gintautas Domža , Živilė Gudlevičienė Janina Didžiapetrienė ve Konstantinas Povilas Valuckas , " Hamile kadınlarda insan papillomavirüs enfeksiyonu " , Jinekoloji ve Obstetrik Arşivi , cilt. 284, n o 5,Kasım 2011, s. 1105–1112 ( ISSN 0932-0067 ve 1432-0711 , DOI 10.1007 / s00404-010-1787-4 , çevrimiçi okuma , 19 Şubat 2020'de erişildi ).
- Cohen E, Levy A, Holcberg G, Wiznitzer A, Mazor M ve Sheiner E: Condyloma acuminata gebeliklerinde perinatal sonuçlar. Arch Gynecol Obstet. 283: 1269–1273. 2011.
- Wiley DJ, Douglas J, Beutner K, Cox T, Fife K, Moscicki AB ve Fukumoto L: Dış genital siğiller: Tanı, tedavi ve önleme. Clin Infect Dis. 35 (Ek 2): S210 - S224. 2002.
- (in) Marian C. Aldhous , Ramya Bhatia , Roz Pollock ve Dionysis Vragkos , " HPV enfeksiyonu ve erken doğum: İskoç Sağlık Verilerini kullanan bir veri bağlantısı çalışması " , Wellcome Open Research , cilt. 4,8 Mart 2019, s. 48 ( ISSN 2398-502X , PMID 30984880 , PMCID PMC6436145 , DOI 10.12688 / wellcomeopenres.15140.1 , çevrimiçi okuma , 19 Şubat 2020'de erişildi ).
- (içinde) Xavier Bosch ve Diane Harper , " HPV aşısı çağında rahim ağzı kanserini önleme stratejileri " , Jinekolojik Onkoloji , cilt. 103, n o 1,1 st Ekim 2006, s. 21–24 ( ISSN 0090-8258 ve 1095-6859 , PMID 16919714 , DOI 10.1016 / j.ygyno.2006.07.019 , çevrimiçi okuma , 16 Şubat 2020'de erişildi ).
- Moscicki AB, Hills N, Shiboski S, ve diğerleri. Genç kadınlarda insan papilloma virüsü enfeksiyonu ve düşük dereceli skuamöz intraepitelyal lezyon gelişimi için riskler. Jama. 2001; 285: 2995-3002.
- Wawer MJ, Tobian AAR, Kigozi G ve Als. HIV negatif erkeklerin sünnetinin insan papilloma virüsünün HIV negatif kadınlara bulaşması üzerindeki etkisi: Rakai, Uganda , Lancet, 2011; 377: 209-218'de randomize bir çalışma .
- " Rahim ağzı kanseri taraması: 30 yaş üstü kadınlarda önerilen HPV testi " , Haute Autorité de Santé ( 12 Şubat 2020'de erişildi ) .
- " Rahim ağzı kanseri taraması nasıl yapılır | Biofutur ” ( 23 Nisan 2021'de erişildi )
- AFP , [SEAActu17h -20190123 Kanserler: Erkek çocuklar papilloma virüslerine karşı aşılanmalı mı? ], Bilim ve gelecek ,22 Ocak 2019.
- AFP , İnsan papilloma virüsü: Aşı yakında erkek çocuklara da uygulanacak mı? , Dünya .
- İlk cinsel ilişkinin% 3'ü 15 yaşından önce gerçekleşir .
- (inç) Nubia Munoz, Ricardo Manalastas, Punee Pitisuttithum, Damrong Tresukosol Joseph Monsonego Kevin Ault, Christine Clavel, Joaquin Luna, Evan Myers, Sara Hood, Oliver Bautista, Janine Bryan, Frank J. Taddeo, Mark T. Esser, Scott Vuocolo Richard M. Haupt, Eliav Barr ve Alfred Saah. “24-45 yaş arası kadınlarda dört değerlikli insan papilloma virüsünün (tip 6, 11, 16, 18) rekombinant aşısının güvenliği, immünojenitesi ve etkinliği: randomize, çift kör bir çalışma” Lancet 2009; Uçuş. 373.
- (en) " Ulusal aşılama programının erkek çocuklara yönelik HPV aşılamasını içerecek şekilde genişletilmesine ilişkin sağlık teknolojisi değerlendirmesi (HTA) " [PDF] , hiqa.ie (en) ,4 Aralık 2018(erişim tarihi 14 Mart 2020 ) .
- (in) Li-Juan Yang , Dong-Ning Zhu , Yan-Ling Dang ve Xiong Zhao , " Proantosiyanidinlerle kombine kriyoterapi uygulanan gebe kadınlarda kondiloma acuminata tedavisi: Sonuç ve güvenlik " , Deneysel ve Terapötik Tıp , cilt. 11, n o 6,Haziran 2016, s. 2391–2394 ( ISSN 1792-0981 ve 1792-1015 , PMID 27284325 , PMCID PMC4887779 , DOI 10.3892 / etm.2016.3207 , çevrimiçi okuma , 19 Şubat 2020'de erişildi )
Ayrıca görün
Kaynakça
- "İnsan Papillomavirüsleri" , İnsanlara Yönelik Karsinojenik Risklerin Değerlendirilmesine İlişkin IARC Monografları (IARC monografları), cilt 64, 1995.
- "İnsan Papillomavirüsleri" , İnsanlara Yönelik Karsinojenik Risklerin Değerlendirilmesine İlişkin IARC Monografları (IARC monografları), cilt 90, 2007.
- "İnsan papilloma virüsü" Prescrire , n o 280, 112-117 sayfa,Şubat 2007.
İlgili Makaleler
- Papilloma virüsü
- İnsan papilloma virüsü E6-E7 proteinleri
- İnsan papilloma virüsü enfeksiyon aşısı
- Virüs
- Viroloji
Dış bağlantılar
- Fransız Ulusal HPV Referans Merkezi , Institut Pasteur Sitesi
- HPV HPV'nin tüm yönleriyle ilgili genel halka açık site : Sorularınızın yanıtları